Dopo una frattura, l'osso e i tessuti circostanti risultano danneggiati e, a seconda del grado di lesione, esistono diversi principi e metodi di trattamento. Prima di trattare tutte le fratture, è essenziale determinare l'entità della lesione.
Lesioni dei tessuti molli
I. Classificazione
fratture chiuse
Le lesioni dei tessuti molli vengono classificate da lievi a gravi, solitamente utilizzando il metodo Tscherne (Fig. 1)
Lesione di grado 0: lesione minore dei tessuti molli
Lesione di grado 1: abrasione superficiale o contusione dei tessuti molli che ricoprono il sito della frattura
Lesione di grado 2: contusione muscolare significativa o contusione cutanea contaminata o entrambe
Lesione di grado 3: grave lesione dei tessuti molli con grave spostamento, schiacciamento, sindrome compartimentale o lesione vascolare
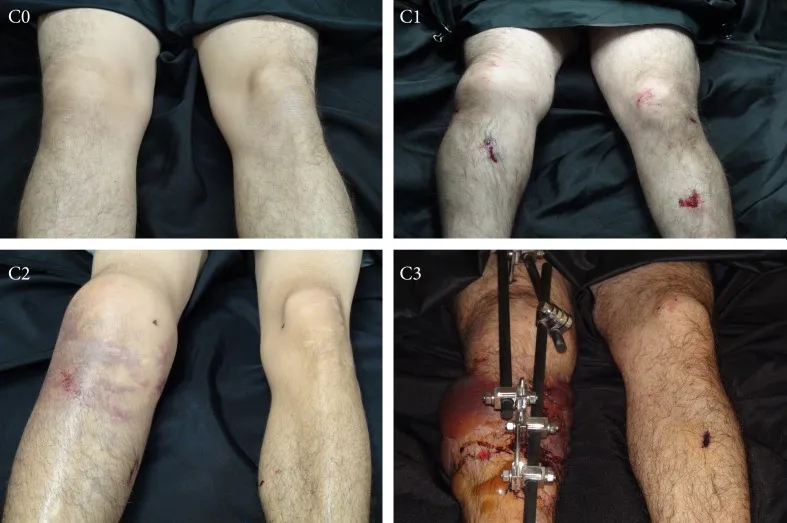
Figura 1:Classificazione di Tscherne
Frattura aperta
Poiché la frattura è comunicativa con il mondo esterno, il grado di danno ai tessuti molli è correlato alla quantità di energia sperimentata dall'arto durante il trauma e solitamente viene utilizzata la classificazione di Gustilo (Figura 2).
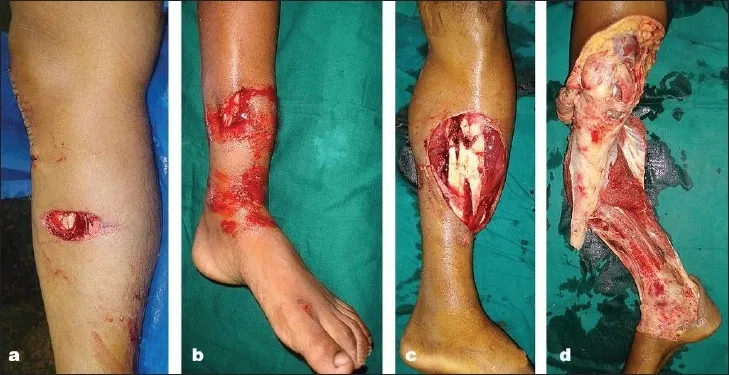
Figura 2: Classificazione Gustilo
Tipo I: lunghezza della ferita pulita < 1 cm, piccolo danno muscolare, nessuna esfoliazione periostale evidente Tipo II: lunghezza della ferita > 1 cm, nessun danno evidente ai tessuti molli, formazione di lembo o lesione da avulsione
Tipo III: la gamma di ferite comprende pelle, muscoli, periostio e ossa, con traumi più estesi, compresi tipi speciali di ferite da arma da fuoco e lesioni agricole
Tipo IIIa: Contaminazione diffusa e/o presenza di lesioni profonde dei tessuti molli, tessuti molli con adeguata copertura delle strutture ossee e neurovascolari
Tipo IIIb: con danni estesi ai tessuti molli, sono necessarie metastasi muscolari libere o rotanti durante il trattamento per ottenere la copertura
Tipo IIIc: fratture esposte con danno vascolare che richiedono riparazione manuale. La classificazione di Gustilo tende a peggiorare progressivamente nel tempo, con variazioni del grado di lesione rilevate durante la riparazione.
II. Gestione degli infortuni
La guarigione delle ferite richiede ossigenazione, attivazione dei meccanismi cellulari e pulizia delle ferite da tessuto contaminato e necrotico. Le fasi principali della guarigione sono quattro: coagulazione (minuti); fase infiammatoria (ore); fase del tessuto di granulazione (giorni contati); periodo di formazione del tessuto cicatriziale (settimane).
Stadiazione del trattamento
Fase acuta:irrigazione della ferita, debridement, ricostruzione ossea e recupero dell'ampiezza del movimento
(1) Valutare l'entità della lesione dei tessuti molli e della lesione neurovascolare correlata
(2)Utilizzare una grande quantità di fluido isotonico per l'irrigazione pulsante in sala operatoria per rimuovere il tessuto necrotico e i corpi estranei
(3) Il debridement viene eseguito ogni 24~48 ore per rimuovere tutti i corpi estranei e i tessuti necrotici dalla ferita fino a quando la ferita non può essere chiusa o completamente coperta. (4) La ferita aperta viene opportunamente estesa, il tessuto profondo viene completamente esposto e vengono eseguite una valutazione e un debridement efficaci.
(5) L'estremità libera della frattura viene retratta nella ferita; la piccola corteccia disattivata viene rimossa per esaminare e pulire la cavità del midollo osseo
Ricostruzione:gestione delle conseguenze del trauma (ritardo di consolidazione, pseudoartrosi, deformità, infezioni)
Convalescenza:Regressione psicologica, sociale e occupazionale del paziente
Tipo di chiusura e copertura della ferita
La chiusura o la copertura precoce della ferita (3~5 giorni) può ottenere risultati di trattamento soddisfacenti: (1) chiusura primaria
(2) chiusura ritardata
(3)chiusura secondaria
(4)trapianto di lembo di medio spessore
(5)lembo volontario (lembo digitale adiacente)
(6)lembo peduncolato vascolare (lembo gastrocnemio)
(7) lembo libero (Fig. 3)
Figura 3: Vengono spesso fornite viste parziali di trapianti gratuiti
Danni alle ossa
I. Direzione della linea di frattura
Trasversale: schema di carico di una frattura trasversale causata dalla tensione
obliquamente: Modalità di carico di una pressione dovuta a una frattura diagonale
Spirale: Schema di carico di una frattura torsionale dovuta a una frattura a spirale
II. Fratture
Classificazione in base alle fratture, ai tipi di frattura, ecc. (Fig. 4)
Le fratture comminute sono fratture con 3 o più frammenti ossei vivi, solitamente conseguenti a un trauma ad alta energia.
Frattura patologica: la frattura della linea di frattura si verifica nell'area di deterioramento osseo della malattia precedente, tra cui: tumore osseo primario, metastasi ossee, osteoporosi, malattia metabolica delle ossa, ecc.
Le fratture incomplete non si rompono in pezzi separati di osso
Fratture segmentali con frammenti distali, medi e prossimali. Il segmento medio è compromesso dall'apporto ematico, solitamente a seguito di un trauma ad alta energia, con distacco dei tessuti molli dall'osso, che causa problemi di guarigione ossea.
Fratture con difetti ossei, fratture esposte con frammenti ossei o fratture inattive dovute a traumi che devono essere rimosse, oppure fratture comminute gravi che provocano difetti ossei.
Le fratture con frammenti ossei a farfalla sono simili alle fratture segmentali in quanto non interessano l'intera sezione trasversale dell'osso e sono solitamente il risultato di una flessione violenta.
Le fratture da stress sono causate da carichi ripetuti e spesso si verificano nel calcagno e nella tibia.
Le fratture da avulsione causano la frattura del punto di inserzione dell'osso quando un tendine o un legamento vengono allungati.
Le fratture da compressione sono fratture in cui i frammenti ossei vengono schiacciati, solitamente da carichi assiali.
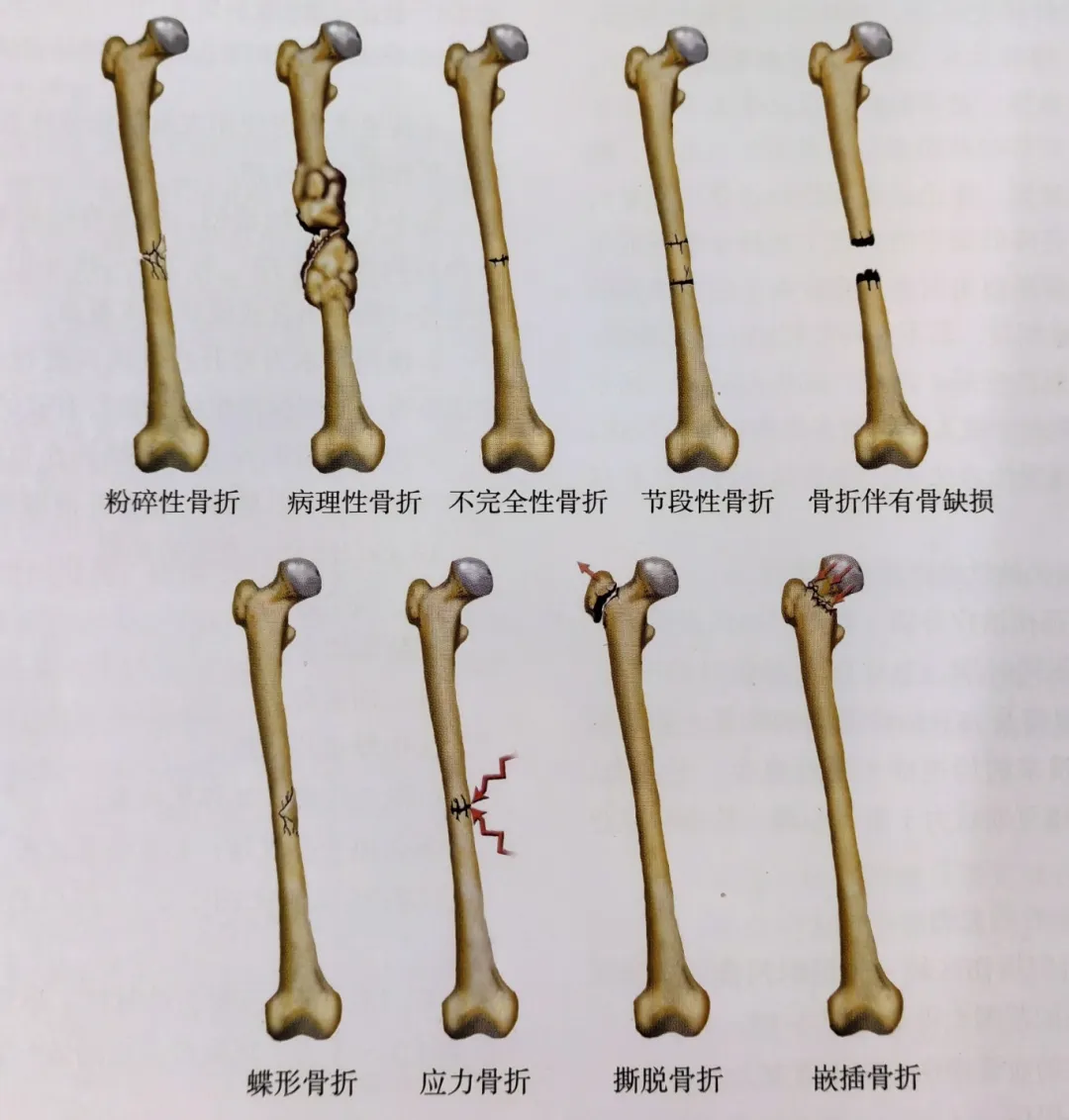
Figura 4: Classificazione delle fratture
III.Fattori che influenzano la guarigione della frattura
Fattori biologici: età, malattia metabolica delle ossa, malattia di base, livello funzionale, stato nutrizionale, funzione neurologica, danno vascolare, ormoni, fattori di crescita, stato di salute della capsula dei tessuti molli, grado di sterilità (frattura esposta), fumo, farmaci, patologia locale, livello di energia traumatica, tipo di osso, grado di difetto osseo, fattori meccanici, grado di attacco dei tessuti molli all'osso, stabilità, struttura anatomica, livello di energia traumatica, grado di difetto osseo.
IV. Modalità di trattamento
Il trattamento non chirurgico è indicato per i pazienti con lesioni a bassa energia o che non sono operabili a causa di fattori sistemici o locali.
Riduzione: trazione lungo l'asse lungo dell'arto, separazione della frattura.
Ancora una volta, fissaggio con tutore su entrambe le estremità della frattura: fissaggio dell'osso ridotto mediante fissazione esterna, inclusa la tecnica di fissazione a tre punti.
Tecnica di fissazione della compressione continua dell'osso tubolare: trazione: un metodo di riduzione, che comprende la trazione cutanea e la trazione ossea.
Trattamento chirurgico
(1) La fissazione esterna è adatta per fratture esposte, fratture chiuse con grave trauma dei tessuti molli e fratture accompagnate da infezione (Fig. 5)
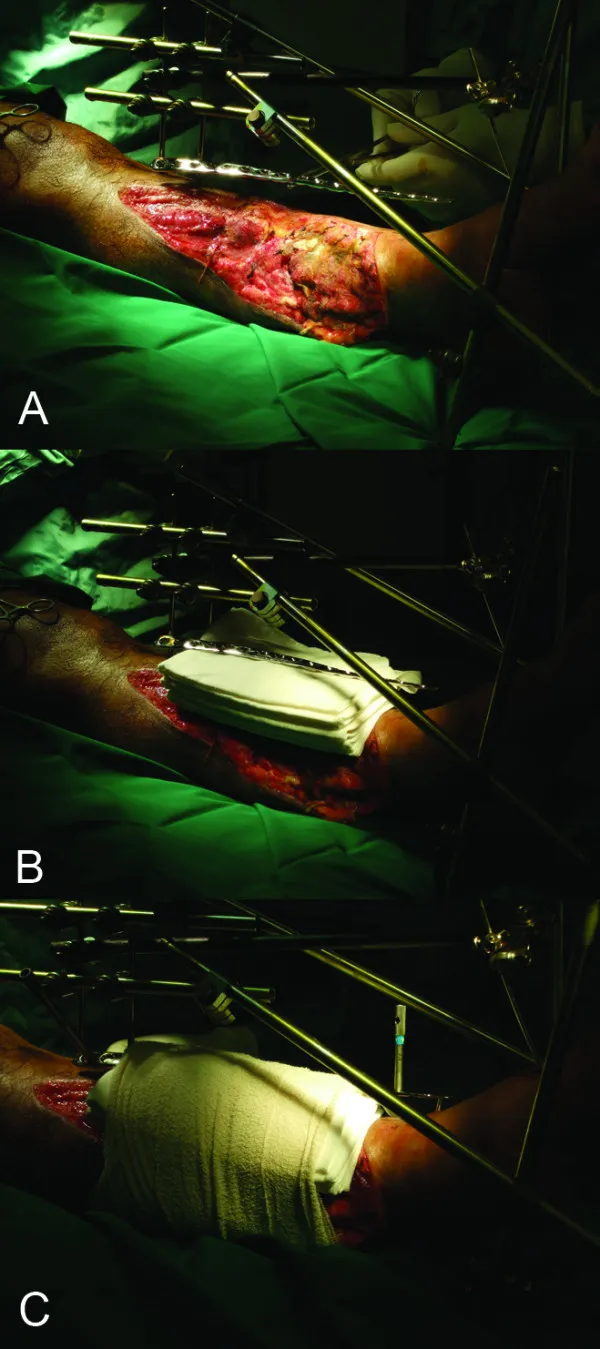
Figura 5: Procedura di fissazione esterna
(2) La fissazione interna è applicabile ad altri tipi di fratture e segue il principio AO (Tabella 1)

Tabella 1: Evoluzione dell'AO nella terapia delle fratture
I frammenti interfratturali richiedono una fissazione a compressione, tra cui compressione statica (viti di compressione), compressione dinamica (chiodi intramidollari non bloccanti), steccatura (scorrimento tra l'oggetto interno e l'osso) e fissazione a ponte (materiale interno che attraversa l'area comminuta)
(4)Riduzione indiretta:
La tecnologia di trazione viene implementata nell'area comminuta della frattura per ridurre il frammento attraverso la tensione del tessuto molle, e la forza di trazione è derivata dal dispositivo di trazione femorale, dal fissatore esterno, dal dispositivo di tensione dell'articolazione AO o dall'apritore della lamina.
V.Stadiazione del trattamento
In base al processo biochimico di guarigione della frattura, questo si suddivide in quattro fasi (Tabella 2). Allo stesso tempo, in combinazione con il processo biochimico, il trattamento della frattura si suddivide in tre fasi, che promuovono il completamento del processo biochimico e la guarigione della frattura (Fig. 6).

Tabella 2: Ciclo di vita della guarigione della frattura
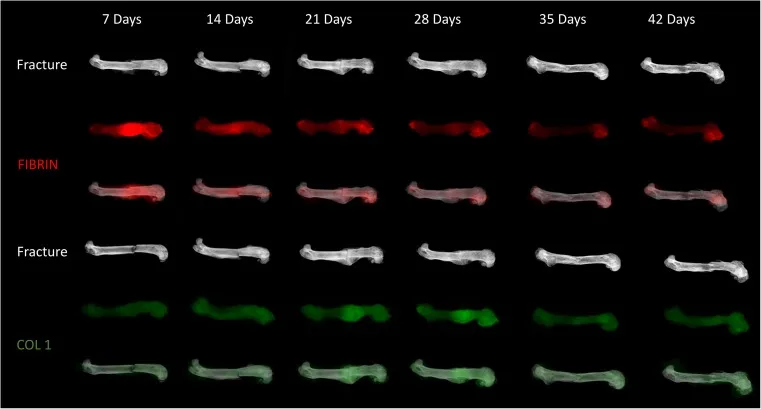
Figura 6: Diagramma schematico della guarigione delle fratture nei topi
Fase infiammatoria
L'emorragia dal sito della frattura e dai tessuti molli circostanti forma un ematoma, all'estremità fratturata si forma tessuto fibrovascolare e gli osteoblasti e i fibroblasti iniziano a proliferare.
Tempo di inattività
La risposta originale del callo si verifica entro 2 settimane, con la formazione di uno scheletro cartilagineo seguito dalla formazione di un callo attraverso l'ossificazione encondrale; tutte le forme specifiche di guarigione della frattura sono correlate alla modalità di trattamento.
Ricostruzione
Durante il processo di riparazione, l'osso intrecciato formatosi viene sostituito da osso lamellare e la cavità midollare viene ricanalizzata, a indicare il completamento della riparazione della frattura.
Complicazione
Il ritardo di consolidazione si manifesta principalmente con la mancata guarigione della frattura entro il periodo di tempo previsto, ma con ancora una certa attività biologica. Le cause del ritardo di consolidazione sono molteplici e sono correlate ai fattori che influenzano la guarigione della frattura.
La pseudoartrosi si manifesta come frattura senza evidenza di guarigione clinica o radiologica e le principali conseguenze sono:
(1) Pseudoartrosi atrofica dovuta a mancata vascolarizzazione e mancanza di capacità biologica di guarigione, che si manifesta tipicamente come stenosi dell'estremità rotta dell'osso e assenza di vasi sanguigni; il processo di trattamento richiede la stimolazione dell'attività biologica locale (innesto osseo o resezione corticale ossea e trasporto osseo).
(2) La pseudoartrosi ipertrofica presenta una vascolarizzazione transitoria e una capacità biologica, ma è priva di stabilità meccanica, che si manifesta tipicamente come una crescita eccessiva dell'estremità rotta della frattura, e il trattamento deve aumentare la stabilità meccanica (fissazione con placca ossea e vite).
(3) La pseudoartrosi distrofica ha un apporto sanguigno sufficiente, ma non si forma quasi nessun callo e la riduzione della frattura deve essere ripetuta a causa dello spostamento e della riduzione insufficienti dell'estremità rotta della frattura.
(4) In caso di pseudoartrosi infettiva con infezione cronica, il trattamento deve innanzitutto rimuovere il focolaio infettivo e poi promuovere la guarigione della frattura. L'osteomielite da infezione ossea è una malattia delle ossa e delle ossa, che può essere un'infezione diretta di ferite aperte o un'infezione patogena attraverso vie ematiche, ed è necessario identificare i microrganismi e gli agenti patogeni infetti prima del trattamento.
La sindrome del dolore regionale complesso è caratterizzata da dolore, iperestesia, allergie agli arti, flusso sanguigno locale irregolare, sudorazione ed edema, comprese anomalie del sistema nervoso autonomo. Di solito si verifica dopo traumi e interventi chirurgici e viene diagnosticata e trattata precocemente, con blocco del nervo simpatico, se necessario.
• L'ossificazione eterotopica (HO) è comune dopo un trauma o un intervento chirurgico ed è più frequente nel gomito, nell'anca e nella coscia; i bifosfonati orali possono inibire la mineralizzazione ossea dopo l'insorgenza dei sintomi.
• La pressione nel compartimento periofisale aumenta fino a un certo livello, compromettendo la perfusione interna.
• Le lesioni neurovascolari hanno cause diverse a seconda della posizione anatomica.
• La necrosi avascolare si verifica in aree con insufficiente apporto sanguigno. In particolare, vedere la lesione e la posizione anatomica, ecc., e si verificano danni irreversibili.
Data di pubblicazione: 31-12-2024










